Записаться на исследование
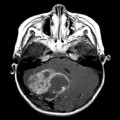
КТ-изображение нейробластомы в забрюшинном пространстве
Нейробластома – эмбриональная опухоль, состоящая из стволовых клеток симпатической нервной системы. В большинстве случаев новообразование диагностируют у детей в возрасте до 5 лет.
Пусковым механизмом развития очага атипии часто являются молекулярно-генетические аномалии, к примеру, делеция короткого плеча 1 хромосомы, встречающаяся у 70 % больных. Вследствие указанного дефекта белки-онкосупрессоры теряют способность подавлять мутации при делении одиночных клеток, в связи с чем наблюдают более бурную пролиферацию опухолевых клонов.
Метастазы нейробластомы находят в различных отделах скелета, костном мозге, лимфатических узлах, реже – в печени, коже, интракраниальных структурах. Степень диссеменации злокачественных очагов является важным критерием в определении стадии заболевания, тактики лучевой и/или химиотерапии, оперативного вмешательства.
Симптомы эмбриональных опухолей крайне вариабельны и способны протекать «под масками» различных патологий. Данную особенность объясняют возможностью обширного распространения нейробластных клеток в организме с последующим присоединением метаболических нарушений.
На начальных стадиях заболевания клиническая картина определяется первичной локализацией нейробластомы. Такой опухолевый очаг чаще всего обнаруживают в надпочечниках, забрюшинном пространстве, средостении.
У некоторых детей онкологический процесс длительное время протекает бессимптомно. Новообразование может стать случайной находкой при обследовании, проводимом по поводу другого заболевания.
В некоторых случаях обнаружить первичную опухоль доступными методами диагностики не удается.
Врачи-педиатры при осмотре ребенка с нейрогенным злокачественным образованием обычно выявляют:
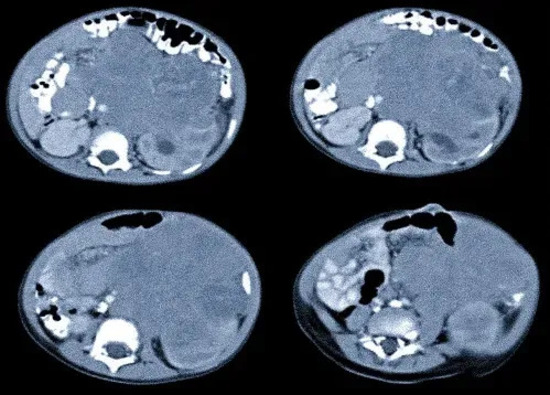
КТ при нейробластоме левой почки
При более редких локализациях нейробластомы и ее метастазов определяют:
Фатальным клиническим признаком нейробластомы является гепатомегалия на фоне массивного распространения метастазов в брюшной полости, вследствие чего происходит сдавление диафрагмы, почек, органов желудочно-кишечного тракта, крупных сосудистых стволов. При обширном рассеивании опухолевых очагов в паренхиме печени развивается синдром диссеминированного внутрисосудистого свертывания.
Поражение анатомических структур нейробластомой не всегда приводит к летальному исходу в постнатальном периоде. Обсуждаемый тип эмбриональных новообразований способен регрессировать с перерождением в ганглионеврому. Такие варианты биологического развития клеточных элементов опухоли характерны для детей до года. В более старшем возрасте онкологический процесс протекает с высоким риском отдаленного метастазирования, плохим ответом на терапию и неблагоприятным прогнозом.
Диагностика нейробластомы включает:
В анализах крови часто выявляют гипохромную анемию, тромбоцитопению, повышение уровня ферритина и лактатдегидрогеназы, увеличение СОЭ.
Чувствительным тестом считают определение концентрации катехоламинов в моче – гомованильной и ванилминдальной кислот. У ребенка с нейробластомой в большинстве случаев выявляют резкое увеличение указанных веществ. Точность метода составляет около 85%.
В комплекс обязательных диагностических мероприятий обсуждаемого эмбрионального новообразования включают трепанбиопсию гребней подвздошной кости (выполнение стернальной пункции нежелательно в связи с высоким риском повреждения органов грудной полости). При подозрении на поражение костного мозга опухолевыми клетками рекомендовано взятие аспиратов в 4-10 точках. Полученные образцы изучают с помощью цитологических и иммуногистохимических методов исследования.
Проведение биопсии применяют для оценки морфологической картины и молекулярно-генетических особенностей, влияющих на процесс канцерогенеза. В случае интранатального (непосредственно перед родами) обнаружения нейробластомы надпочечника малых размеров пункцию не выполняют: врачи ограничиваются динамическим наблюдением ввиду склонности злокачественного новообразования к регрессу в раннем детском возрасте.
Для визуализации первичной опухоли и метастазов широко используют сцинтиграфию, КТ, МРТ. В рутинной практике с целью изучения лимфоузлов, определения состояния печени и органов брюшной полости применяют УЗИ.
При подозрении на нейробластому методом выбора является сцинтиграфия с метайодбензилгуанидином (MIBJ). Изотоп избирательно накапливается в клетках опухоли, что позволяет обнаружить как первичный очаг, так и метастазы в костных структурах и мягких тканях. Степень поглощения вещества напрямую зависит от активности новообразования.
Диагностическое сканирование с MIBJ-маркером при нейробластоме состоит из нескольких этапов:
В процессе сцинтиграфии атипичные клетки задерживают изотоп, в результате чего образуется гамма-излучение, которое фиксируют детекторы камеры аппарата. ФЭУ (фотоэлектронные умножители) преобразуют энергию в электрические импульсы и передают информацию в компьютер. Врач на экране видит картину распределения радиофармпрепарата в опухолевых очагах нейробластомы и наблюдает в динамике процесс его выведения.
Сканирование с MIBJ проходит безболезненно. На протяжении всей процедуры (1-2 часа) важно сохранять неподвижность. Маленьким детям может потребоваться прием седативных препаратов (строго по назначению врача).
Противопоказания к сцинтиграфии связаны с получением дозы радиации и аллергическими реакциями на вещество-индикатор. Обследование не проводят беременным женщинам на любом сроке. В период лактации такая диагностика выполняется при условии последующего сцеживания в течение 48 часов (изотоп накапливается в грудном молоке).
Сцинтиграфия с MIBJ является более чувствительным методом определения костных и мягкотканных метастазов нейробластомы, чем ПЭТ-КТ. Для уточнения степени поражения скелета дополнительно назначают радионуклидную диагностику с использованием раствора технеция.
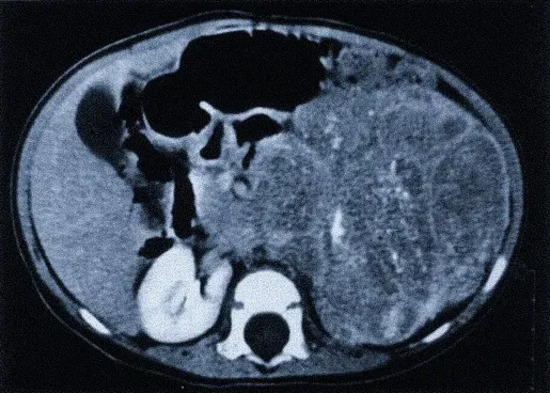
КТ-срез при нейробластоме левого надпочечника
КТ применяют с целью визуализации нейробластомы в костях, органах грудной клетки и брюшной полости.
Компьютерный томограф имеет кольцо с трубкой (генератор рентгеновского излучения) и чувствительные приемники. В процессе сканирования система направляет поток фотонов в зону интереса. Волны проходят анатомические структуры, частично рассеиваясь. Детекторы фиксируют коэффициент ослабления и передают числовую информацию в компьютер. ЭВМ выводит на экран послойные изображения тканей (срезы).
Для уточнения стадии развития нейробластомы в процессе КТ используют контраст – препарат на основе йода. Раствор вводят внутривенно с помощью автоматического инжектора. Вещество распределяется в сосудах, повышая плотность участков тканей с интенсивным кровоснабжением. Рентгеновское сканирование с усилением позволяет получить более информативные снимки.
Компьютерную томографию при нейробластоме рекомендуют выполнять в случае обнаружения метастазов в одной/нескольких областях скелета по результатам сцинтиграфии с MIBJ или при появлении болей в костях (в случае ранее установленного диагноза).
КТ создает лучевую нагрузку на организм, в связи с чем применение обсуждаемого метода обследования для поиска очагов нейробластомы ограничивают период беременности (на любом сроке) и ранний детский возраст. Решение о назначении процедуры у данной категории больных принимает лечащий врач, в соответствии с соотношением риск/польза.
Дополнительным противопоказанием к компьютерной томографии является масса тела свыше 150 кг ввиду фиксированных размеров кольца аппарата.
На этапе планирования цифрового сканирования с усилением учитывают наличие или отсутствие дополнительных ограничений.
Контрастную КТ патологических очагов, образованных нейробластомой, не проводят у пациентов с:
В связи с накоплением йодсодержащего вещества в грудном молоке кормящей женщине после процедуры необходимо провести двукратное сцеживание.
Четкость МР-снимков зависит от концентрации жидкости в тканях исследуемой области. При воздействии магнитного поля происходят колебания молекул воды. Ответные электрические сигналы от клеток регистрируются детекторами и поступают в ЭВМ, где с помощью специальных программ формируется изображение. Такой метод исследования не вызывает ионизации атомов в организме, соответственно не несет лучевой нагрузки.
Применение магнитно-резонансной томографии рекомендуют при необходимости визуализации нейробластомы и ее метастазов в мягких тканях. МРТ с контрастированием высоко информативно в оценке степени сдавления нервных структур при нейробластоме с параспинальной локализацией, в том числе типа «песочных часов».
Противопоказаниями к исследованию в магнитном поле являются:
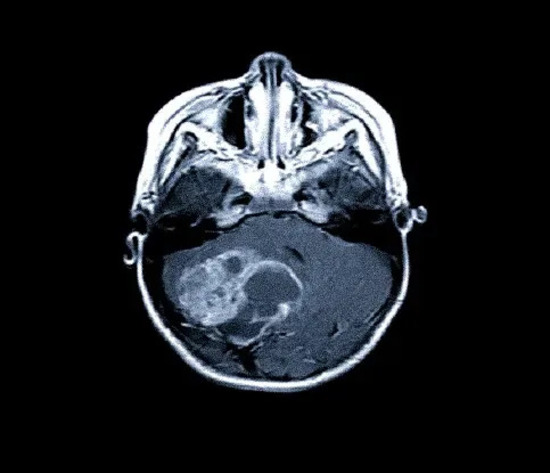
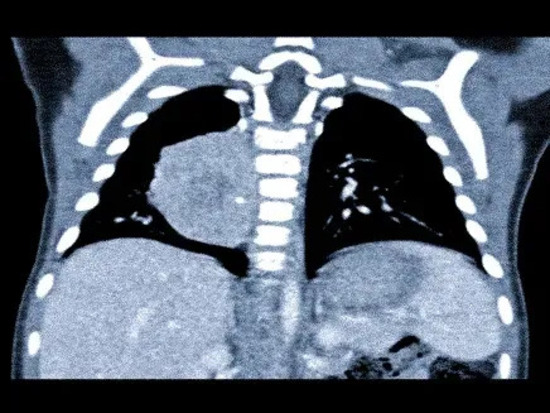
МР-снимок при нейробластоме мозжечка
В диагностический центр следует прийти заранее, чтобы передать рентгенологу направление от лечащего доктора и оформить необходимые документы.
При обращении в клинику сотрудники предложат ответить на несколько вопросов (наличие в теле металлоконструкций, аллергия на контрастный препарат, признаки ОРВИ за последнюю неделю и т.д.).
Далее пациент проходит в помещение с томографом, где рентген-лаборант проводит краткий инструктаж и помогает занять правильное положение на столе-транспортере. Во время обследования медперсонал находится в отдельном кабинете, наблюдая за работой приборов. При ухудшении состояния можно связаться с сотрудниками центра и прервать процесс диагностики.
Как КТ, так и МРТ не вызывают болезненных ощущений. В ходе сканирования важно сохранять неподвижность, чтобы не допустить появления на снимках артефактов.
Продолжительность магнитно-резонансной томографии у пациентов с нейробластомой составляет 15-40 минут, компьютерной диагностики – 15-30 минут. Длительность процедуры зависит от сложности визуализации анатомических объектов в зоне интереса и способа диагностики – с контрастом или без. После введения вещества-усилителя необходимо подождать около 10 минут, пока компоненты препарата не достигнут максимальной концентрации в сосудистом русле.
По окончании процедуры ответственный сотрудник выдает пациенту диск с записью графической информации и заключение. В некоторых клиниках за отдельную плату предлагают услугу обработки снимков в программе 3D-моделирования и печать рентгеновских изображений на пленке. По договоренности результаты обследования могут быть направлены на электронную почту.
Сцинтиграфия с MIBJ, КТ и МРТ высокого разрешения помогают получить представление о степени потенциальной операбельности опухоли и стратифицировать пациентов с нейробластомой в соответствии с группами риска. Возраст ребенка на момент постановки диагноза является наиболее значимым прогностическим критерием.
При решении вопроса о тактике ведения больного учитывают:
Важным предиктором, определяющим вариант лечения пациентов с нейробластомой, является стадия онкологического процесса (всего 4, согласно критериям INSS). К 1 стадии относят опухоли, локализованные в пределах одного органа или ткани. При таком расположении новообразования лимфоузлы, прилежащие к атипичному очагу, могут содержать единичные злокачественные клетки. 4 стадия – генерализация заболевания, характеризующаяся метастазированием в различные отделы скелета, костный мозг, легкие, печень и другие анатомические структуры.
Стратегиями лечения являются:
Резектабельность опухоли определяется данными дополнительных методов исследования, степенью распространения метастазов в тканях, ответом на терапию. При невозможности проведения радикальной резекции опухоли пациентам с выраженными клиническими симптомами (компрессия спинного мозга, стойкий неврологический дефицит, поражение печени и др.) химиотерапию начинают как можно раньше.
Источники: