Записаться на исследование
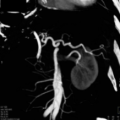
Большинство холангиокарцином - злокачественных новообразований желчевыводящих путей - возникают в бифуркации (раздвоении) общего печеночного протока или иначе - в воротах печени. Это - опухоли Клацкина, которые преимущественно развиваются из железистого эпителия и отличаются агрессивным биологическим поведением. При подозрении на холангиокарциному внепеченочной локализации пациенту показано полное лабораторно-инструментальное обследование: оценка онкомаркеров, функциональных печеночных проб, результатов КТ с контрастным усилением, магнитно-резонансной холангиопанкреатографии (МРХПГ).
Прорастание новообразования в сосудистые структуры делает невозможным выполнение радикальной операции. Подход к ведению больного индивидуален, зависит от степени инвазии новообразования, может включать хирургическое вмешательство, химио-, лучевое воздействие, таргетную терапию.
Людей с установленным диагнозом холангиокарциномы интересует ответ на вопрос: “Сколько живут с опухолью Клацкина?” Поскольку новообразования желчных протоков преимущественно обнаруживают на поздних стадиях, прогноз неблагоприятный: пятилетняя выживаемость после операции колеблется от 25 до 30% и составляет 2-8 месяцев при нерезектабельных опухолях.
Наиболее частая локализация билиарной аденокарциномы - место слияния правого и левого печеночных протоков
На ранних стадиях клинические проявления отсутствуют. Если опухоль инфильтрирует и сужает желчный проток, типичны:
Выраженный болевой синдром, температурная реакция свидетельствуют о присоединении воспаления.
К факторам риска для развития опухолей Клацкина относят:
Перечисленное увеличивает вероятность онкопроцесса в желчевыводящих путях, поэтому люди из группы риска должны с профилактической целью проходить МРТ раз в год. В 90% опухоли возникают спорадически, т.е. без установления этиологического фактора/причины.
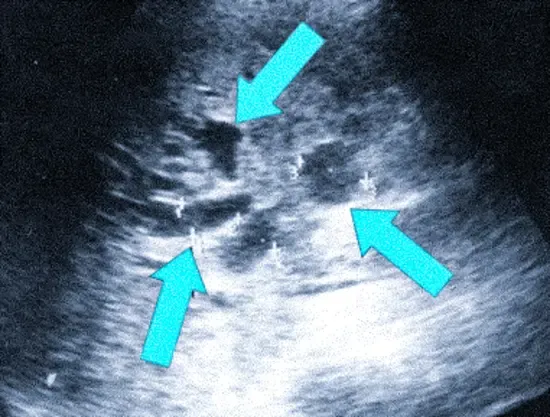
Холангиокарцинома на УЗИ: видно расширение внутрипеченочных протоков
Диагностическую и прогностическую значимость имеет оценка биомаркеров - альфа-фетопротеина, СЕА, СА 19-9.
Заподозрить онкологический процесс можно на ультразвуковом исследовании органов брюшной полости: само новообразование на сонограммах не лоцируется, но видно расширение протоков. Данный признак встречается при ряде патологий - карциноме поджелудочной железы, холедохолитиазе (камнеобразовании), хроническом панкреатите, первичном склерозирующим холангите, с чем проводят дифференциацию. Сонограммы показывают признаки цирроза, холангиогенные внутрипеченочные абсцессы, метастазы опухоли проксимальных желчных протоков. При невозможности однозначной трактовки результатов УЗИ лечащий врач направит пациента на экспертную диагностику - КТ или МРТ органов билиарной системы для подтверждения/исключения холангиоцеллюлярного рака.
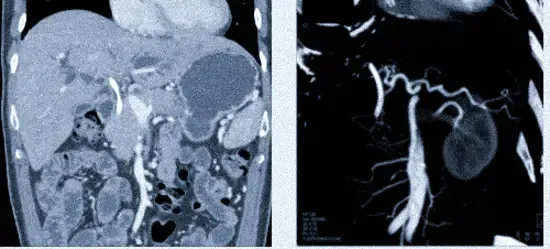
Закупорка общего желчного протока при холангиокарциноме с инфильтративным ростом
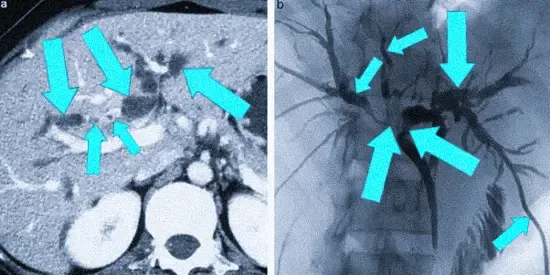
Компьютерное сканирование при опухолях Клацкина демонстрирует признаки новообразования, может показать атрофию одной из долей печени, что говорит об инвазии правой или левой воротной вены. На компьютерных томограммах с болюсным усилением видно:
Инвазия правой печеночной артерии наблюдается чаще, чем левой, из-за близости первой к месту слияния протоков.
Мультиспиральную компьютерную томографию (МСКТ) при опухолях Клацкина выполняют для оценки резектабельности и планирования объема операции.
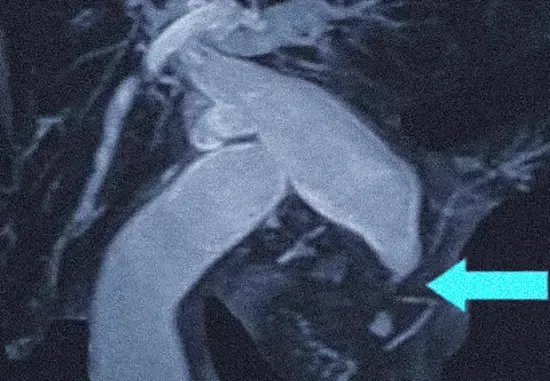
Карцинома в области бифуркации с распространением на общий печеночный проток
Магнитно-резонансная холангиопанкреатография - высокоинформативное исследование без проникновения в тело. Диагностическая процедура - если не планируется биопсия или билиарное стентирование - заменяет инвазивную ретроградную эндоскопическую холангиопанкреатографию, которая сопряжена с рядом осложнений и может быть выполнена только в условиях стационара. Также, как и КТ, МР-холангиопанкреатография показывает локализацию и размер опухоли, визуализирует гепатобилиарную и панкреатическую системы, сосудистые структуры. Желчь может служить естественным контрастом. При опухолевых процессах за одну процедуру часто выполняют МРХПГ и сканирование всей брюшной полости.
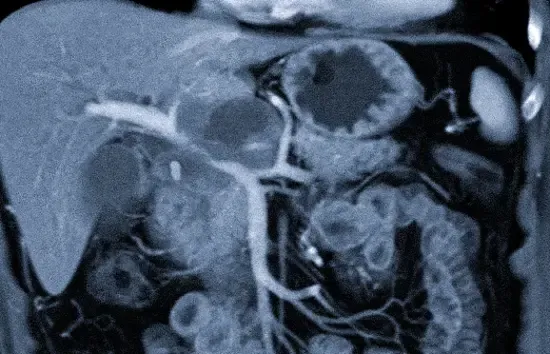
Холангиокарцинома на КТ
Однозначно ответить невозможно, тип обследования выбирает лечащий врач с учетом:
Проведение компьютерной томографии с контрастированием (нативные изображения при опухолях желчных протоков малоинформативны) ограничивают:
Томограф не предусмотрен для обследования людей с массой тела выше 150 кг.
Противопоказания к МРХПГ:
Пациентам с клаустрофобией, деменцией, навязчивыми движениями/тремором МРТ при подозрении на опухоль сделают под седативными препаратами.
Контрастирование не выполняют при терминальной стадии почечной дисфункции, аллергии на гадолиний в анамнезе.
После хирургической резекции злокачественных опухолей печени и желчных протоков МСКТ предпочтительнее МРХПГ из-за высокого пространственного разрешения и способности демонстрировать небольшие очаги рецидивов.
Магнитно-резонансная холангиопанкреатография не связана с осложнениями эндоскопии (перфорацией поджелудочной железы и протоков), не требует седации и может быть выполнена без контраста. Усиление повышает точность диагностики. Результаты МРХПГ с современными парамагнетиками сопоставимы с данными компьютерной холангиографии с дополнительным использованием ангиорежима. С учетом отсутствия лучевой нагрузки на организм такое исследование заменяет рентгеновскую диагностику на этапе предоперационного обследования больных со злокачественными опухолями гепатобилиарной системы.
Позитронно-эмиссионная компьютерная томография (ПЭТ-КТ) зарезервирована для поиска очагов отдаленного метастазирования.

Вопросы, касающиеся диагностики, можно задать лечащему врачу
От качества подготовки зависит информативность изображений. За 3-4 дня до диагностической процедуры рекомендовано исключить из рациона продукты, вызывающие усиленную выработку желчи, вздутие живота, запоры:
Разрешены ненасыщенные бульоны из куриной/индюшачьей грудки, тефтели на пару, отварная или запеченная нежирная рыба, сухарики, травяные отвары, несладкие компоты, крекер.
Перед исследованием требуется 6-часовой голод, отказ от курения и использования жевательной резинки.
Доктор может дополнительно назначить спазмолитики, сорбенты, препараты от метеоризма, слабительные/очистительную клизму. Последняя необходима пациентам с хроническими запорами.
В рамках подготовки к КТ живота потребуется “свежий” результат биохимического анализа крови на креатинин, билирубин, АСТ, АЛТ. Пациенты, принимающие метформин, должны согласовать отмену лекарства с эндокринологом за 48 часов до контрастирования. В период лактации женщине следует сделать запас молока на 2-3 раза путем сцеживания. После процедуры требуется усилить питьевой режим. Такая мера необходима для более быстрого вывода препарата естественным путем.
Для избежания артефактов на пленках все металлические предметы нужно оставить за пределами диагностической комнаты.
В клинике потребуются:
Перед началом магнитно-резонансного сканирования над областью интереса ассистент радиолога располагает катушку, усиливающую поле
Процедуры МРТ и КТ, несмотря на различный принцип построения изображений, схожи. Во время диагностики пациент перемещается вглубь кольца томографа. Медперсонал находится в смежной комнате и наблюдает за состоянием человека через стеклянное окно. Контраст подает специальный инжектор в определенные фазы сканирования.
Болезненные ощущения отсутствуют, в первые минуты после поступления усилителя в кровоток возможны головокружение, тошнота, разлитое чувство жара, привкус во рту. Перечисленные явления не опасны и купируются без вмешательства. Общение проходит с помощью громкой связи, при ухудшении самочувствия можно воспользоваться “тревожной” кнопкой, которая находится под рукой пациента.
МРТ длится дольше, чем КТ. По завершению диагностики препятствий к повседневной деятельности нет. В большинстве медучреждений результаты готовы в этот же день. Пациент получает на руки заключение рентгенолога и электронный носитель с записью процедуры. Отдельные кадры за дополнительную плату распечатают на пленку. В сомнительных ситуациях пациент может воспользоваться услугой “Второе мнение”. Два независимых радиолога выполняют описание изображений, что повышает точность диагноза.
Пациенты с опухолями Клацкина подлежат диспансерному наблюдению у онколога: врач оценивает онкомаркеры, печеночные пробы, направляет на КТ или МРТ билиарного тракта, чтобы не пропустить рецидив. Люди из группы риска не должны забывать о профилактических осмотрах и раз в год проходить магнитно-резонансную томографию брюшной полости.
Список использованной литературы: